尿微量蛋白检测在早期肾功能中的应用2016-08-19
尿微量蛋白检测在早期肾功能中的应用
前 言
蛋白尿( proteinuria)——机体蛋白质不正常地经尿排泄,是肾脏疾病最重要的病理生理紊乱和临床症体表现之一;它既是相关疾病预后指标,又是肾损伤机制的参与因素,所以也是临床重要的实验室辅助检测指标。一直以来,人们所重视和强调的蛋白尿多指能用常规蛋白尿定性实验检出的、全日24h尿蛋白总量往往超过150mg的
临床蛋白尿(clinical proteinuria)或称
显性蛋白尿(overt proteinuria)。
微量蛋白尿是指一种或数种尿蛋白在尿中排出量超过其正常上限,但尿蛋白总量一般未达到临床蛋白尿的阶段。近年来随着对微量蛋白尿认识的不断提高,其临床意义越来越受到重视。
由于尿微量蛋白的定量检测有取材简便、无创、动态的优点,并可早期判断有无肾脏损害及其定位,故对肾脏和尿路疾病及全身性疾病的诊断、指导治疗、判断疗效和预后以及药物副作用的了解均有重要意义。
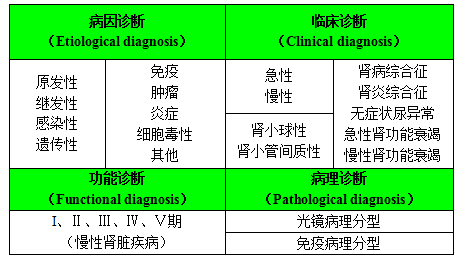
肾脏疾病诊断和分类
肾脏疾病依据其病因,发病机制,病变部位,病理诊断和功能诊断地不同,选择不同的治疗方案。尽可能掌握肾病各方面的诊断,有助于患者的治疗和监测预后。
对肾脏疾病的诊断可分类如下:
 肾性蛋白尿的发生机理
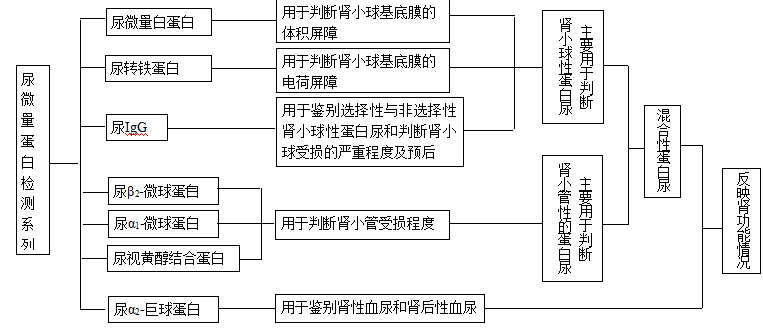
肾小球滤过屏障和选择性滤过作用
肾性蛋白尿的发生机理
肾小球滤过屏障和选择性滤过作用
尿液的生成首先通过肾小球的滤过作用形成原尿,然后通过肾小管、集合管选择性重吸收和排泌作用生成终尿。肾小球滤过作用的结构基础是滤过膜,它通过机械性屏障和电荷屏障进行
选择性滤过,又称
超滤作用。滤过的动力是有效滤过压。
滤过膜平均孔径大小为5.5nm,决定了
体积屏障。而
电荷屏障的产生是由于肾小球滤过膜富含带负电荷的结构成分,使带负电荷的蛋白质难以滤过。健康人肾小球滤过液中所含有的少量小分子量蛋白质,绝大部分经肾小管重吸收,因而尿中的蛋白质含量甚微。
何为大、中、小分子量蛋白质?
根据肾小球滤过膜的滤过状况,将血浆中的蛋白质人为地分为大、中、小分子量蛋白质:
大分子量蛋白质:分子量>9万的蛋白质,如各类免疫球蛋白,它们不能通过正常的肾小球滤过。
中分子量蛋白质:分子量为4~9万的蛋白质,它们不易通过肾小球滤过,如白蛋白、转铁蛋白等。
小分子量蛋白质:分子量<4万的蛋白质,这类蛋白质容易通过肾小球滤过,原尿中约含2~4g/d,正常时绝大部分在肾小管被重吸收降解,因此尿液中含量极少,如β
2-微球蛋白、α
1-微球蛋白、视黄醇结合蛋白、免疫球蛋白Fc片段、游离轻链等。
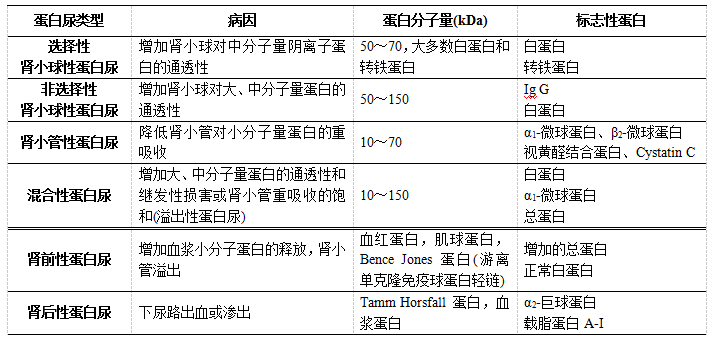
肾性蛋白尿的分类:
引起肾性蛋白尿的原因很多,按发生机制大体分为以下三种:
肾小球性蛋白尿:各种原因使肾小球滤过膜通透性增加、电荷屏障损害或滤过压加强,肾小球滤出较多血浆蛋白,超过肾小管重吸收能力导致尿蛋白的量超过正常参考范围。标志蛋白是白蛋白、转铁蛋白和Ig G。
肾小管性蛋白尿:各种原因导致肾小管对小分子量蛋白质重吸收功能降低,使正常肾小球滤过的这些蛋白质在尿液中的量超过正常参考范围。标志蛋白是β2-微球蛋白、α1-微球蛋白和视黄醇结合蛋白。
混合性蛋白尿:肾脏病变累及肾小球和肾小管,由此产生的蛋白尿称为混合性蛋白尿,标志是以上两类蛋白含量都增加。
肾性(微量)蛋白尿类型和标志性蛋白
 尿微量蛋白检测临床意义核心模式图
尿微量蛋白检测临床意义核心模式图
 尿微量白蛋白(microalbumin, MA)
白蛋白(albumin, Alb)生化特性:
尿微量白蛋白(microalbumin, MA)
白蛋白(albumin, Alb)生化特性:
Alb是一种带负电荷的中分子量蛋白。分子量为69KD,半径为3.6nm,PI为4.7~5.5。正常情况下仅少量Alb被肾小球滤过,其中的95%又在近曲小管被重吸收。
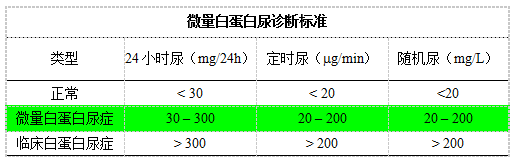
微量白蛋白尿(microalbuminuria, MAU)定义:
MAU是指尿中Alb含量超出健康人参考范围,但常规尿蛋白试验阴性的低浓度白蛋白尿。为了标准化和临床实践的需要,国际上一致以
尿白蛋白分泌率(urinany albumin excretion rate, UAER)>20ug/min 或 30mg/24h总白蛋白作为MAU临界值。
 微量白蛋白尿的临床意义(详见MA专册):
建议尿微量白蛋白参考值:<20mg/L
微量白蛋白尿的临床意义(详见MA专册):
建议尿微量白蛋白参考值:<20mg/L
微量白蛋白尿症(MAU)往往缺乏临床症状,常需筛查才能够及时发现
[5、15] 。《肾脏病患者生存质量指导》(K/DOQI)建议进行白蛋白尿筛查的适应人群为慢性肾脏疾病高危人群,包括糖尿病、高血压、有肾脏病家族史、自身免疫病或某些药物使用史等
[8]。
一旦出现MAU ,应评估其危险因素并进行积极干预,以减少肾病进展和心血管疾病并发症及相关病死率;若能够早期发现、及时干预,MAU并非不可逆
[8]。
尿微量白蛋白还与其它疾病密切相关,如妊娠先兆子痫、血管疾病的关系、衰老;也与外伤、烧伤、急性胰腺炎和大手术后等疾病相关
[4、6、10]。
最新研究表明,正常范围内尿微量白蛋白值高低也有意义
[6]。
转铁蛋白
转铁蛋白(transferring, Tf)生化特性:
Tf是一类糖蛋白,分子量为77kD,大小为3. 8 nm,PI为5.6~6.6,属于β
1-微球蛋白。Tf是铁转运的主要蛋白,由肝脏合成。由于Tf的等电点较白蛋白高,带有较少负电荷,当Tf通过滤过膜时,受到的电荷排斥力较白蛋白小,故它较后者更容易漏出,因而能更敏感地反映肾小球电荷屏障的受损。
微量转铁蛋白尿(microtransferrinuria,MTfU)定义:
MTfU作为一个专用名词,其定义与微量蛋白尿(MAU)相似,即尿总蛋白尚在正常范围时,尿MTfU排泄量已高出正常上限的95%。
尿转铁蛋白检测临床意义:
建议尿转铁蛋白参考值:<5mg/L
早期检测糖尿病肾病(DN)
许多研究显示,无论是2型糖尿病(T2DM)还是1型糖尿病(T1DM),尿转铁蛋白(Tf)是一项较尿微量白蛋白(MA)更敏感的DN的早期诊断指标。
在有微量白蛋白尿症(MAU)的DM病人,尿Tf增加幅度较MA增加幅度更大;有人认为在MAU出现前数月甚至数年前,MTfU已经存在
[1、3、21] 。
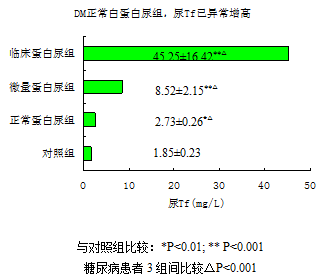
DM各组病人尿Tf与MA有良好的相关性,且在DM患者正常蛋白尿组即表现出有异常增高
[21]。
早期检测高血压肾病
研究表明,有高血压的T2DM与无高血压的T2DM相比,尿微量白蛋白无显著性差异,但尿转铁蛋白前者明显高于后者。
在老年原发性高血压(EH )患者,尿Tf 也较MA更早发现高血压导致的肾损害。
周永列等
[38]根据WHO 高血压病分期方案研究了Ⅰ期高血压(Ⅰ期组) 18例,Ⅱ期高血压(Ⅱ期组)30例,Ⅲ期高血压(Ⅲ期组) 13例,测定并比较了尿Tf与MA等其他肾病指标关系。结果:
高血压患者尿Tf早于MA显著增高
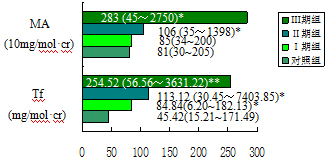
Ⅰ期组,尿转铁蛋白已显著高于对照组(*P < 0.05) ,而其他指标(尿MA等)至临床Ⅱ期才出现显著性差异
[38]。
原发性慢性肾脏疾病的早期敏感指标
糖尿病肾病与原发性慢性肾脏疾病发病机制存在着很大的区别,但其早期肾脏损害都存在着电荷屏障和机械屏障的损害,均可出现蛋白质的漏失,在早期均出现尿Tf升高。越来越多的研究表明尿Tf也可以作为其他原发性慢性肾脏疾病早期诊断的敏感指标
[33]。
应用于其他肾脏疾病、肾病并发症检测
由各种肾炎:肾外肾炎、链感肾炎、肾盂肾炎等引起的肾小球性的蛋白尿中,以及在慢性肺源性心脏病(肺心病)肾小球及肾小管功能进一步受损时,尿Tf水平也明显增高。与尿MA相比,尿Tf排泄增加可能更敏感地反映一部分DM患者早期血管并发症。
尿IgG
尿IgG生化特性:
IgG是血清中含量最多的一种大分子蛋白,其分子量为160kD。正常情况下,由于肾小球基底膜的选择性功能,不易透过。当尿中IgG等大分子蛋白超过正常上限时,说明肾小球基底膜已丧失选择功能,所以,此时的蛋白尿又称为
非选择性的蛋白尿。
尿IgG临床意义:
建议尿IgG参考值:<17.5mg/L
鉴别诊断蛋白尿[22](P28、P29)
判断肾功能恶化程度[2]
判断肾病预后 [19]
判断肾移植后有无急性排斥
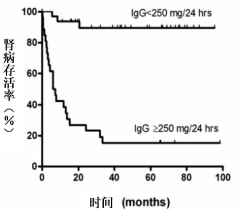
前瞻性研究57例原发性膜性肾病患者,尿IgG 的水平可以预测患者的存活率,取尿IgG 250mg/24h为分界值判断一年后存活率,敏感性88%、特异性88%、阳性预测值85%、阴性预测值90%
[2]。
尿IgG 250mg/24h为分界值可判断膜性肾病一年后存活率
[2]
过敏性紫癜患儿恢复期尿IgG高低意味复发率高低
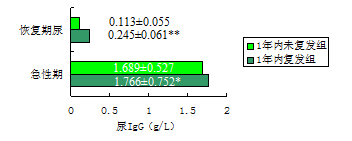
有作者探讨了过敏性紫癜小儿患者首次住院时尿IgG 与1 年内复发的关系。结果(图表见上):
出院后1年内出现复发的患儿其首次住院入院次日(急性期)尿IgG 的水平与出院后1年内无复发者相若(* P >0.05)。
但出院前(恢复期)尿IgG的水平明显高于后者,其差异有非常显著性意义(* * P <0.01)
[19]。
α2-巨球蛋白
尿α2-MG生化特性:
α
2-巨球蛋白(α
2-macroglobulin,α
2-MG)是血浆中分子量最大的蛋白质。分子量约为652-800 kD。正常情况下,α
2-MG无法由肾小球滤过。慢性肾功能衰竭(CKD)患者尿中α
2-MG升高意味肾小球滤膜进一步受损,病情加重。感染等导致的非肾小球性血尿,尿α
2-MG升高明显。
尿α2-MG临床意义:
建议尿α2-巨球蛋白参考值:<4mg/L
鉴别诊断血尿、尿路感染[36、27]
肾小球性血尿时,α
2-巨球蛋白(α
2-MG)不被或仅有少量被肾小球基底膜滤过,故其在尿中含量很低。
当肾输尿管积水、结石、感染或肾血管受压等因素引起小血管破裂,出现非肾小球性血尿,尿α
2-MG升高明显
[36]。

报道认为当尿白蛋白(Alb) 排泄率大于100 mg/ L 时,采用α
2-MG/ Alb 比值来鉴别肾性与肾后血尿,即α
2-MG/ Alb < 0.02 为肾性血尿,> 0.02 为肾后性血尿。
当Alb<100 mg/ L 时,不可用此法鉴别,需用高( IgG、IgA、IgM) 、中(Alb、转铁蛋白) 、低(视黄醇结合蛋白) 分子微量蛋白测定值综合判断。
判断肾病的严重程度
慢性肾功能衰竭(CRF) 在我国是多发病,是所有进展性肾病的最终结局。尿中出现α
2-MG意味着肾小球滤膜受损,基底膜通透性增加,且α
2-MG基本上是在其他蛋白出现后才出现,是肾病加重的表现。
判断肾移植的排斥反应
肾移植后肾间质排斥患者的平均尿α
2-MG浓度为1500ug/L,血管排斥患者的浓度为22000 ug/L,而无排斥反应患者的尿α
2-MG浓度< 180ug/L,差异有显著性意义。
β2-微球蛋白
β2-微球蛋白生化特性:
β
2-微球蛋白(β
2-microglobulin,β
2-MG)分子量为11.8kD,不含糖基,PI为5.7。能表达人类主要组织相容性复合体(MHC)Ⅰ类抗原的细胞均产生,故合成速率非常恒定,并以游离形式存在于血、尿、脑脊液等体液。
由于其分子量小,可自由通过肾小球滤过膜,滤过的β
2-MG在近端肾小管几乎被全部重吸收,吸收率达99.92%,而被重吸收的β
2-MG在肾小管被完全降解。仅少量从尿液中排出。
尿β2-微球蛋白检测临床意义
肾近曲小管受到损害时,如接触重金属、接受肾毒性药物治疗,或肾小球病变、尿路感染累及肾小管,导致对小分子量蛋白质重吸收功能降低,尿β
2-MG可显著增加。
但当体内β
2-MG合成增多,血β
2-MG水平高于正常值3倍以上时,因滤过量超过肾小管的重吸收能力,则尿中β
2-MG排出也会增高。
故用尿β2-MG测定评价肾脏功能时,应测血β2-MG,排除引起血β2-MG增高的疾病。若血中含量正常而尿中含量增高,说明肾近端小管功能受损。
 建议尿β2-MG参考值:0.1-0.3mg/L
反映肾小管重吸收功能和肾小球疾病是否累及肾小管的指标。
早期发现糖尿病和高血压病患者的肾损害
鉴别肾小球性、肾小管性蛋白尿
其他如:巴儿干肾病、噬血细胞综合症、川崎病、家族性地中海热时β2-MG浓度升高
鉴别上、下尿路感染
建议尿β2-MG参考值:0.1-0.3mg/L
反映肾小管重吸收功能和肾小球疾病是否累及肾小管的指标。
早期发现糖尿病和高血压病患者的肾损害
鉴别肾小球性、肾小管性蛋白尿
其他如:巴儿干肾病、噬血细胞综合症、川崎病、家族性地中海热时β2-MG浓度升高
鉴别上、下尿路感染
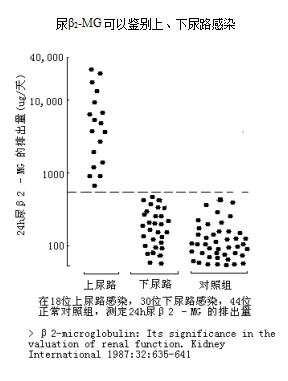
上尿路感染时,尿液β
2-微球蛋白浓度显著增高,而下尿路感染时则正常(P17)。
动态观察及诊断早期肾移植排斥反应
动态、联合监测血、尿β
2-MG可作为肾移植术后肾功能和排斥反应的敏感指标。
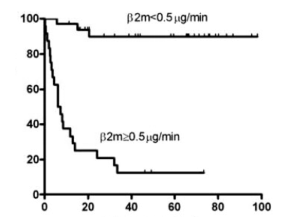
前瞻性研究57例原发性膜性肾病患者,β
2-MG的水平可以预测患者的存活率,取β
2-MG 0.5μg/min为分界值判断一年后存活率,敏感性88%、特异性91%、阳性预测值88%、阴性预测值91%
[2]。
尿β
2-MG 0.5μg/min为分界值可判断膜性肾病一年后存活率
[2]
 β2-MG检测的局限性
对标本有要求的局限性:
β2-MG检测的局限性
对标本有要求的局限性:
由于尿液中的β
2-MG在PH<5.5时很不稳定,测定前必须给患者服用碱性药物使尿PH>6.0,同时加用抗菌素。因其在膀胱内潴留,可造成破坏,故尿液标本不宜采集清晨第一尿。所以取得尿液标本后,应立即测定PH,如PH<6.0,应加NaOH溶液纠正PH至中性。
结果解释的局限性:
恶性肿瘤、风湿病、肝脏病、慢性炎症等导致血β
2-MG增高超过肾小管的重吸收能力时,尿中β
2-MG排出也会增高。
尿α1-微球蛋白
α1-微球蛋白生化特性:
α
1-微球蛋白(α
1-microglobulin,α
1-MG)又称蛋白HC,是由肝脏产生的糖蛋白。相对分子量较小,为26kD。等电点为4.3-4.8。α
1-MG作为低分子量的蛋白质的一种与β
2-MG一样,在肾小管损伤时的低分子量蛋白尿及混合性蛋白尿时,尿中α
1-MG排出量均有明显增加。α
1-MG的产生量恒定,尿中α
1-MG的排出量较少受肾外因素影响。
与β2-MG相比,α1-MG的二大优点:
测定较少受尿液PH变动的影响,稳定性强。
尿内浓度显著高于β
2-MG和RBP,准确性和可重复性高,减少因实验误差。
当肾小管受损时,尿中α1-MG首先增加,比尿β2-MG敏感,可能是肾小管对α1-MG的重吸收障碍先于β2-MG。
尿α1-微球蛋白检测临床意义:
建议α1-MG参考值:<6mg/L
肾近曲小管损伤的敏感标志物(参阅P15表[23]),监测妊高征早期肾功能受损[17] ,监测肾移植患者的肾功能
糖尿病肾病、高血压肾病早期诊断
糖尿病肾病、高血压患者早期肾损害时,肾小球病变的同时存在肾小管损伤,甚至肾小管的损伤早于肾小球
[35、34]。
监测新生儿肾小管功能
新生儿缺氧缺血性脑病肾功能存在损害,使用特异性高的尿α
1-MG 能早期发现肾功能的损害,有助于及时采取有效措施减轻肾脏负担
[12]。
在抢救急性有机磷农药中毒(AOPP)患者的过程中,动态观察中毒患者尿α
1-微球蛋白(α
1-MG)的变化,对早期发现肾损害,及早采取治疗措施,防止肾损害的进一步发展,避免发生肾功能衰竭,提高抢救的成功率具有重要意义
[29]。
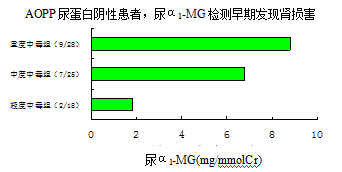
与轻度中毒组比较,*P < 0.01 , ** P < 0.005;与中度中毒组比较,
△P < 0.01。分组后()内为尿α
1-MG升高例数/患者总数,表内数值为各组尿α
1-MG平均数,()内为范围。
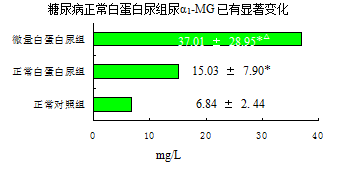
与正常对照组比较,*P < 0. 001;与正常白蛋白尿组比较,
△ P < 0. 01,
▲ P < 0. 001。T2DM在尿白蛋白尚在正常范围时已有近端肾小管受损,在微量白蛋白尿时肾损害以肾小球受损为主
[35]。
肾脏是高血压损害的靶器官之一,大约10%的高血压患者死于肾衰竭。高血压致终末期肾病的发生率仍呈上升趋势。对于高血压早期肾功能损害的早期干预显得尤为重要。
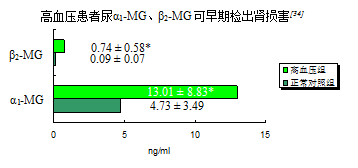
与正常对照组比较*P<0.01;高血压组尿α
1-MG异常率检出率75.0%(57/76)高于β
2-MG的56.6%(43/76)
[34] 。
肾移植术后功能的恢复过程是一个复杂的动态过程。肾移植受者与正常人群尿蛋白的主要成分不尽相同,其主要区别在于尿α
1-微球蛋白(α
1-MG)及β蛋白。术后1~2周是尿α
1-MG和尿IgG波动最大的时间。
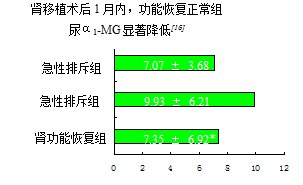
29例中移植肾功能恢复正常15例(A组)比移植肾功能未恢复正常14例(B组)尿α
1-MG显著降低23. 3% (* P < 0. 05)
[16] 。
尿视黄醇结合蛋白
视黄醇结合蛋白生化特性:
视黄醇结合蛋白(retinal-binding protein,RBP)为血中转运视黄醇的蛋白,具有α-球蛋白的电泳迁移率,分子量约为21kD,含有182 个氨基酸残基,半衰期约为0. 5 天。
血清中未与PA结合RBP可经肾小球滤过,正常情况下绝大部分(99.97%)能被近曲小管细胞重吸收分解,故尿液中含量甚微。当肾小管受损重吸收功能下降时,尿中RBP升高。利尿剂可影响RBP的排出,测定RBP时病人应停用利尿剂。
与β2-MG相比RBP的两大优点:
RBP在酸性尿液中稳定性较强,尿液标本的留取无须任何处理
RBP在慢性肾功能衰竭患者血中大量积累,而在肝功能不全、营养不良、应激反应时血中浓度下降。所以,一方面血RBP升高具有较高特异性,另一方面,尿RBP升高常常是近曲小管重吸收功能障碍的结果,而非其他疾病导致血中浓度升高所致。
尿视黄醇结合蛋白检测临床意义:
建议尿RBP参考值<1 mg/l[7]
肾近曲小管损伤的敏感标志物(参阅P15表[23])
汞、铅、二氧化硅、甲苯、四氯乙烯、除草剂、抗生素及各种混合的有机溶剂,在引起亚临床肾小管功能改变前,尿中RBP排泄量增加尿,中草药肾病也表现出尿RBP的明显增多。
检测急性肾炎、肾病综合症时肾小管有无同时受累
急性肾炎病变部位主要在肾小球,尿RBP异常升高提示同时伴有肾小管损害。肾病综合症导致大量蛋白尿,主要是大量白蛋白尿,同时尿RBP异常升高,提示已造成肾小管损伤。尿RBP的高低与病变、病情和预后密切相关。
监测新生儿窒息对肾损害
新生儿窒息致肾损害占其并发症第二位,检测尿RBP,可以早期检测出肾损害并指导临床用药。
早期检测系统性红斑狼疮、过敏性紫癜肾损害
系统性红斑狼疮、过敏性紫癜检测尿RBP可以早期发现肾损伤,优于β
2-
-MG检出肾小管损害。
早期检测糖尿病、高血压性肾病
糖尿病、高血压继发肾损害,肾小管损害可能早于肾小球损害,尿RBP 敏感性高于尿MA、NAG。
对149位肾小球肾病10年前瞻性研究发现,尿RBP值能准确判断肾功能的恶化
[7]。尿RBP大于1mg/L是有效而独立的预测不良预后的指标。
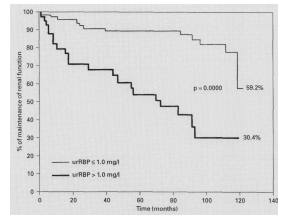
尿RBP在微小病变、急性链球菌感染后肾小球肾炎较低,在局灶性节段性肾小球肾炎、膜性肾病、膜增生性肾小球较高
[7]。
新生儿窒息导致全身血流改变影响肾小管血供。早期或改变轻微时,没有其他临床表现或指标异常,检测尿RBP可早期反应肾损害及其程度,指导临床药物应用与选择,并监测肾小管功能的成熟。
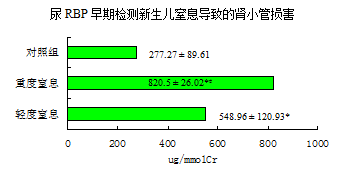
与对照组相比*P<0.01,窒息组间#P<0.01;轻微的小管损害即可影响对RBP再吸收。缺氧程度的不同对肾小管损伤也不同
[20]。
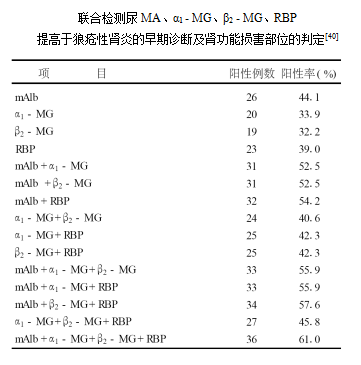
肾小管间质病变是决定LN活动度及预后的非常重要的因素,尿RBP检测对狼疮肾炎(LN)、过敏性紫癜性肾炎早期诊断、指导治疗、判断预后有重要意义。
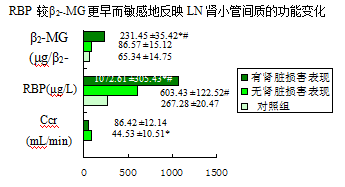
#与A 组比较P < 0.05 2) 与对照组比较P < 0.05
RBP 较β
2-
-MG更敏感、更早期地反映肾小管间质的功能变化,可作为系统性红斑狼疮(SLE)病人肾脏损害的早期诊断指标,且可反映其病理损害的程度
[39]。
尿微量白蛋白的检测是公认的早期发现糖尿病(DM)肾病肾小球损伤的敏感指标。但目前许多研究认为DM患者在肾损伤早期存在肾近端小管损害,而尿RBP 的改变早于尿MA
[14、37、25]。在监测糖尿病早期肾损伤尿RBP 敏感性高于尿MA、NAG
[14]
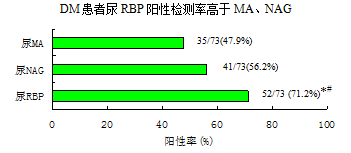
图内数据为:阳性例数/总观测病例数,()内为阳性率,*表示与尿NAG比较P <0.05;#表示与尿MA比较P <0.01
[14]。
肾病综合征(NS)合并肾小管功能损害,是NS 肾功能恶化的因素之一。尿RBP 的改变与NS的临床分型和分期密切相关,肾炎性肾病尿RBP 显著高于单纯性肾病;NS 极期和未缓解期尿RBP 显著高于缓解期。
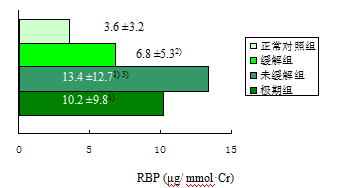
注:1) 与正常对照组比较
P < 0.05 ;2) 与正常对照组比较
P > 0.05 ;3) 与极期组比较
P > 0.05
尿微量蛋白系列组合检测
合理组合尿微量蛋白检测项目,提高早期肾病检出率
不同的疾病和药物可引起肾小球和
/或肾小管损害,故组合检测尿微量蛋白进行综合评价,是诊断肾脏早期损害的灵敏指标
[18、25、26、40]
对肾病筛查,特别是高危人群的筛查,注意所检指标量的改变及其趋势,并适时改变或增加筛查项目,以期早期发现肾脏病变。
如果能在不同时期或治疗后,同时监测尿微量蛋白和血浆蛋白质的系列变化,不仅有助于掌握肾病患者病情和及其变化,也能理解肾病病理生理改变,有助于研究新的治疗靶目标。
 综合评价标志性蛋白意义
综合评价标志性蛋白意义
单地将尿液白蛋白排出增加评价为肾小球功能受损,将尿液小分子量蛋白质排出增多评价为肾小管功能受损。
原尿中任何蛋白质的明显增加,如溢出性蛋白尿时,尽管肾小管功能正常,由于蛋白质的竞争性重吸收抑制,肾小管不能完成对白蛋白的完全重吸收,可出现MAU。如果仅有肾小管功能损伤,每日原尿中14g左右的白蛋白亦不能有效重吸收,亦会有MAU。白蛋白是血浆中含量最高的蛋白质,泌尿系统的炎症、出血,都会有血浆白蛋白渗出或漏出,使尿白蛋白排出量增加。
因而MAU时,应结合尿液总蛋白质定量、大分子量蛋白质(如IgG)和小分子量蛋白质(如β
2-MG、RBP、α
1-MG)测定及病情作分析。
尿蛋白比率、选择性指数可相对提高特异性。
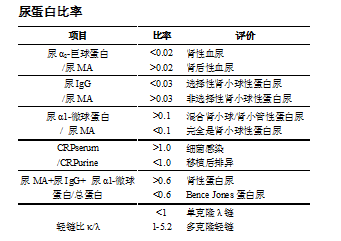 选择性指数
选择性指数( selective proteinuria index,SPI) :尿IgG与转铁蛋白(Tf)浓度或IgG与Tf清除率的比值SPI < 0. 1 为高选择性蛋白尿,表示病变轻微;SPI在0. 1~0. 2 之间为中度选择性,表示病情一般;SPI > 0. 2 为非选择性或低选择蛋白尿,表示病变严重
[30、24]。
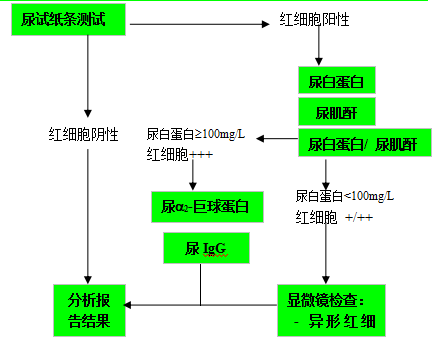
血尿的鉴别诊断操作流程
筛选: 尿常规试纸条测试
鉴别诊断: 尿白蛋白
尿肌酐
尿 a
2-巨球蛋白
尿IgG
显微镜检查
评价:尿 a
2-巨球蛋白/尿白蛋白比值<0.02 为肾性血尿,>0.02为肾后性血尿;尿IgG / 尿白蛋白比值<0.03为选择性肾小球性蛋白尿,>0.03为非选择性肾小球性蛋白尿。
 蛋白尿的鉴别操作流程
蛋白尿的鉴别操作流程
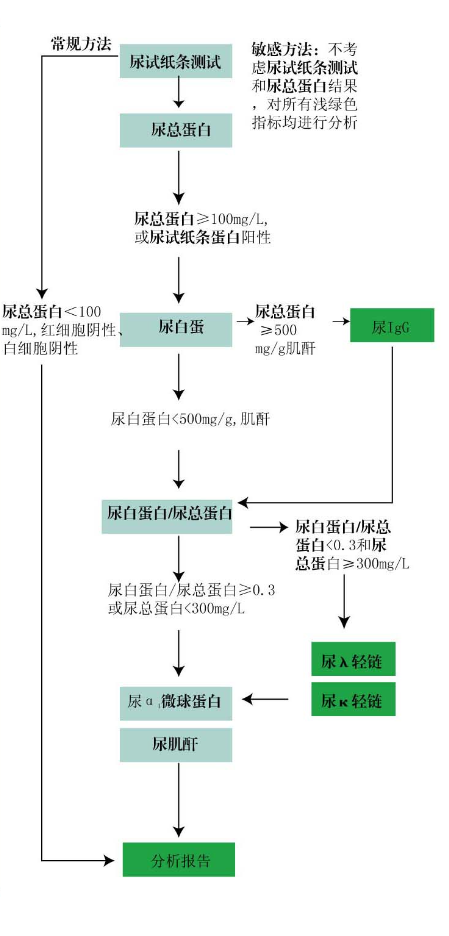 蛋白尿的鉴别操作流程
敏感方法:
筛选:
蛋白尿的鉴别操作流程
敏感方法:
筛选: 尿常规试纸条测试
尿总蛋白
尿白蛋白
尿a
1-微球蛋白
尿肌酐
鉴别诊断: 尿IgG
尿k/l轻链
看常规方法:
筛选: 尿常规试纸条测试
尿总蛋白
鉴别诊断:尿白蛋白
尿a
1-微球蛋白
尿肌酐
尿IgG
尿k/l轻链
评价:尿IgG/尿白蛋白<0.03为选择性肾小球性蛋白尿,>0.03为非选择性肾小球性蛋白尿;尿a
1-微球蛋白/尿白蛋白比值<0.1完全是肾小球性蛋白尿,>0.1为混合肾小球/肾小管性蛋白尿;尿白蛋白+尿IgG +尿a
1-微球蛋白/尿总蛋白比值>0.6为肾性蛋白尿,<0.6为本周氏蛋白尿;尿k/l轻链<1.0为单克隆l轻链,1~1.52为多克隆轻链,>5.2为单克隆k轻链
血RBP临床意义
RBP 与肝功能的关系
RBP 是由肝细胞粗面内质网合成的蛋白质,当肝细胞损伤时,RBP 的合成受到抑制,因RBP 的半衰期为3 ~ 12 h,所以它可敏感地反映肝功能的改变。有学者采用放免法检测了109 例正常人和71 例肝病患者血清RBP 的含量,肝硬化和急、慢性肝炎的血清RBP 水平均明显低于正常对照组,并发现急性病毒性肝炎病程早期血清RBP 含量下降比晚期更明显。这说明RBP 在反映肝功能的病变上有一定的作用
[41]。
RBP与肾脏病的关系
Smith等人用放免法检测了26例慢性肾脏疾病血清RBP水平,慢性肾孟肾炎9例、慢性肾小球肾炎6例、结石肾1例,糖尿病性肾硬化2例、系统性红斑狼疮性肾病2例、肾硬化2例及原因不明肾脏病4例,结果26例患者血清RBP水平显著高于正常组
[42]。另外,Bosin等人测定了4例急性肾小管坏死、14例慢性肾功能衰竭患者血、尿RBP、肌酐、白蛋白的含量,发现急性肾小管坏死、慢性肾功能衰竭血、尿RBP、肌酐含量均显著高于正常,白蛋白含量在血液中降低、尿液内增高。作者还分析2例肝肾综合征发病前后尿RBP的变化,肝病综合征发生前后血肌酐及尿RBP各升高35倍和600倍,表明血、尿RBP的改变与传统的反映肾功能指标相一致
[43]。
RBP 与机体的营养状态
因RBP 参与视黄醇的运转,体内的变化也与其密切相关。大量口服视黄醇可导致血液及肝脏RBP下降。当视黄醇即VitA 缺乏时,可改变血液中RBP 含量及抑制肝脏分泌RBP。RBP 在机体营养不良或应激反应时可迅速下降,故均可作为判断营养状态应激反应的指标。但是由于RBP的半衰期相对较短,故其灵敏性更高。在35 例消化系统疾病患者血清RBP 测定中发现,除9 例慢性腹泻外,其余患者血清RBP 水平显著低于正常对组。在分析接受营养治疗的患者中,RBP 的变化早于前白蛋白( PA)、转铁蛋白(TRF)等,可见RBP 是反映营养性疾病的快速特异性指标
[41]。
RBP与其它疾病关系
Smith等人还测定了14例甲状腺机能亢进和低下者血清RBP水平,结果前者较正常人低(31.2±3.1μg/ml),后者高于正常人(57.2±7.1μg/ml)
[42]。另外,Vaquist等分析了血清RBP与维生素A及暗适应能力的关系,发现血清RBP与维生素A含量的相关系数为0.879,当血清RBP低于正常一半时,患者才出现暗适应能力降低,提示血清RBP含量能更灵敏地反映维生素A缺乏症
[44]。
参考文献
1.Bernard AM et al. Microtransferrinuria is more Sensitive indicator of Early Glomerular Damage in Diabetes than Microalbuminuria. Clinical Chemistry. 1988; 34(9): 1920-1921
2.Branten AJ et al. Urinary excretion of beta2-microglobulin and IgG predict prognosis in idiopathic membranous nephropathy: a validation study.
Journal of the American Society of Nephrology. 16(1):169-74, 2005 Jan
3.Cheung CK et al. Urinary excretion of transferrin by non-insulin-dependent diabetics: a marker for early complications?. Clinical Chemistry. 35(8):1672-4, 1989 Aug
4.Hillege HL et al. Prevention of Renal and Vascular End Stage Disease (PREVEND) Study Group. Urinary albumin excretion predicts cardiovascular and noncardiovascular mortality in general population. Circulation 2002; 106: 1777–1782
5.Holly Kramer. Screening for kidney disease in adults with diabetes and prediabetes. Current Opinion in Nephrology and Hypertension 2005, 14:249–252
6.Klausen KP et al. Very low level of microalbuminuria is associated with increased risk of death in subjects with cardiovascular or cerebrovascular diseases. J Intern Med 2006; 260: 231–237
7.Kirsztajn GM et al. Ajzen H. Moura LA. Pereira AB. Urinary retinol-binding protein as a prognostic marker in glomerulopathies. [Journal Article. Research Support, Non-U.S. Gov't]
Nephron. 90(4):424-31, 2002 Apr.
8.Levey AS et al. National kidney foundation practice guidelines for chronic kidney disease: Evaluation, classification, and stratification.
Ann Intern Med. 2003;139:137-147.
9.Peggy W. G et al. Treatment-related changes in urinary excretion of high and low molecular weight proteins in patients with idiopathic membranous nephropathy and renal insufficiency. Nephrol Dial Transplant. 2006; 21: 389–396
10.Sukhija R et al. Relation of microalbuminuria and coronary artery disease in patients with and without diabetes mellitus.
American Journal of Cardiology. 2006, 98(3):279-81113.12 (30.45~7403.85)*
11.USRDS 2000 Annual Data Report. Bethesda, MD: National Institutes of Health, National Institute of Diabetes and Digestive and Kidney Diseases, Bethesda, MD. June 2000.
12.白凯, 李菊红. 尿α1-微球蛋白对几组新生儿肾功能的评价[J]实用医技杂志. 2006. 13 (10): 179-1680
13.毕黎琦, 王国光等. 尿微量蛋白分类定量分析对系统性红斑狼疮早期肾损害诊断的意义及免疫调节治疗对其影响[J]中国实验诊断学, 2005,(01).
14.曹友德,李朝晖等. 糖尿病早期肾损伤患者尿视黄醇结合蛋白检测的临床意义[J]中国医学工程, 2006,(01).
15.陈楠, 陈佳韵. 重视微量白蛋白尿的筛查与诊治[J]实用医院临床杂志. 2005. 2(1):17-19
16.达骏, 王祥慧等. 尿α-1微球蛋白和尿免疫球蛋白G与移植肾功能的关系. 上海交通大学学报( 医学版). 2006. 26 (6 ): 692~695
17.黄家麟, 卢文. 血、尿α1 - 微球蛋白测定对肾脏疾病的诊断价值. 中国实用内科杂志[J]1999. 19(4): 199-200
18.蒋最明, 顾敏等. 糖尿病肾损伤早期诊断的尿液联合检测[J]实用全科医学,
2008,(01)
19.李超雄, 陈华琴等. 尿IgG与小儿过敏性紫癜复发之间关系的探讨[J]国际医药卫生导报, 2007,(12).
20.李迎春, 张春慧. 新生儿窒息尿视黄醇结合蛋白测定的临床意义. 实用儿科临床杂志. 2002. 17(6): 644~645
21.刘精东, 吴明斌等. 尿转铁蛋白测定在糖尿病肾病早期诊断中的意义[J]江西医药. 2004; 39(!):14-15
22.刘智玲, 王安. 尿IgG在肾脏病中检测意义[J]医学综述, 1996,(02).
23.梅长林, 徐洪实. 血、尿β2 - 微球蛋白测定的临床意义及其评价[J]中国实用内科杂志. 1999. 19(4):200-202
24.秦桂娥, 靳岩等. 尿蛋白选择性指数在糖尿病肾病早期筛查的应用[J]国际检验医学杂志. 2006. 27(12): 1073-1074
























